درمان قطعی و با ضمانت صدرصد زخم دیابت با پماد موضعی لیام
نوامبر 25, 2020
درمان صدرصدی زخم دیابت،زخم بستر و انواع سوختگی با پماد موضعی لیام/Liam
نوامبر 27, 2020
بیماران دیابتی باید به شدت از پاها و دستهای خود محافظت کنند
پای دیابتی به هر گونه آسیب و پاتولوژی که نتیجه مستقیم دیابت یا عوارض دراز مدت (و یا مزمن) دیابت در پای بیمار است گفته میشود. حضور آسیبهای دیابتی مختلف در پا، سندرم پای دیابتی نامیده میشود.
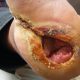
زخم پای دیابتی یکی از عوارض قابل توجه دیابت است و بیشترین قسمت عوارض پای دیابتی را تشکیل میدهد. حدود ۱۵ درصد مبتلایان به دیابت گرفتار زخم پای دیابتی میشوند و حدود ۸۴ درصد موارد قطع قسمت انتهایی پا را تشکیل میدهد. در طی ۲۰ سال اخیر افزایش مرگ و میر ناشی از دیابت بیشتر ناشی از عوارض عروقی دیابت بوده است که شامل درگیری عروق ریز مانند درگیریهای کلیه و رتینوپاتی و درگیری عروق بزرگ شامل عروق انتهای اندام تحتانی که به دنبال آن اختلال در فرایند ترمیم زخم رخ میدهد.
اگر دیابت دارید، یک بریدگی یا خراش روی پوستتان نیاز به مراقبتهای بیشتری نسبت به یک فرد غیردیابتی دارد.
در بیشتر افرادی که دیابت دارند، زخمها و بریدگیها با سرعت کمتری نسبت به بقیه التیام مییابد. ضمنا بیماری دیابت، احتمال عفونت در زخمها و بریدگیهای جزئی را نیز افزایش میدهد.
یک خراش کوچک میتواند به مشکلی بزرگ و جدی تبدیل شود. مثلا یک آسیب کوچک در پا میتواند منجر به زخم پای دیابتی شود. زخم پای دیابتی که یکی از دردناکترین زخمهاست میتواند در نهایت موجب قطع عضو شود.
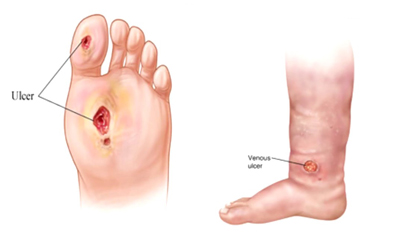
حضور آسیبهای دیابتی مختلف در پا، سندرم پای دیابتی نامیده میشود
شناسایی و تشخیص علائم زخم پای دیابتی
از اولین نشانه های زخم بررسی پاهایتان است ،زیرا ممکن است جورابتان را لک کند و یا در کفشتان نشست کند همچنین ورم غیر معمول، تحریک و سوزش، قرمزی و بو از یک یا هر دو پا نیز علائم اولیه زخم پا هستند. نشانه ی قابل مشاهده و جدی زخم پا، بافت های سیاه اطراف زخم است.که به خاطر عدم وجود جریان خون سالم در ناحیه اطراف زخم است.
قانقاریای جزئی و یا کامل، میتواند در اطراف زخم ظاهر شود,که به مرگ بافت ها به علت عفونت اشاره دارد در این مورد چرک های بد بو,درد و بی حسی میتواند اتفاق بیافتد ؛ نشانه های زخم پا، همیشه قابل مشاهده و آشکار نیستند گاهی اوقات,شما علائم زخم را تا زمانی که مبتلا به عفونت شوند مشاهده نمیکنید پس اگر هر نوع تغییر رنگی، بر روی پوستتان مشاهده کردید,مخصوصا بافتی که سیاه شده است و یا هر دردی در اطراف محلی که پینه بسته و یا تحریک شده احساس کردید,با دکتر خود صحبت کنید.
پیشگیری از زخم پای دیابتی
بیماران دیابتی باید به شدت از پاها و دستهای خود محافظت کنند، قند خون خود را کنترل کنند، روزانه پاها و بین انگشتان خود را شستشو دهند، مرتب پاهای خود را با وازلین چرب نگه دارند، کفش مناسب بپوشند و در صورت مشاهده هرگونه زخم سریعاً به پزشک مراجعه کنند. هرگونه تعلل و تاخیر در مراجعه به پزشک و مراکز درمانی در بیماران دچار زخمهای دیابتی میتواند فاجعه آفرین باشد.
مهمترین اقدام پیشگیری از ایجاد زخم است.
جلوگیری از تحت فشار قرار گرفتن نقاطی از پا که معمولاً تحت فشار قرار میگیرند.
جلوگیری از سوختگی پای دیابتی به وسیله دوری از وسایل گرمازا
مرطوب نگه داشتن پاها به وسیله وازلین و مرطوب کنندهها مثل پماد لیام.
شستن پاها هر شب با آب ولرم
جوراب و کفش تنگ پوشیده نشوند
محافظت از پا در نزدیک شدن به اگزوز موتور سیکلت، بخاری، کرسی و وسایل داغ که باعث ایجاد التهاب و زخم میشود.
کنترل قند خون به عنوان مهمترین عامل جهت جلوگیری از ایجاد زخم می باشد.

یک خراش کوچک میتواند به مشکلی بزرگ و جدی تبدیل شود
مراحل ایجاد زخم
مراحل تغییر در پوست بر اثر زخم دیابتی:
مرحله ۱: پوست قرمز و بافت زیرین آن نرم میشود، قرمزی پوست با یک فشار کوچک ناپدید میگردد.
مرحله ۲: التهاب، ادم و سفتی بافت زیرین مشهود است.
مرحله ۳: پوست دچار نکروز شده، چربی دراطراف این منطقه ایجاد میشود و پوست اطراف این لایهها از بین میرود.
مرحله ۴: چربی زیر پوستی از بین میرود.
مرحله ۵: بافت نکروزی در اطراف این عضلات بیشتر میشود.
مرحله ۶: کورتکس استخوان آسیب میبیند و سبب ایجاد استئومیلیت میشود.
مرحله ۷: التهاب مفصلی عفونی (آرتریت سپتیک)، عفونت پاتولوژیک ارگانها و عفونت خونی از مواردی است که در این مرحله مشاهده میشود.
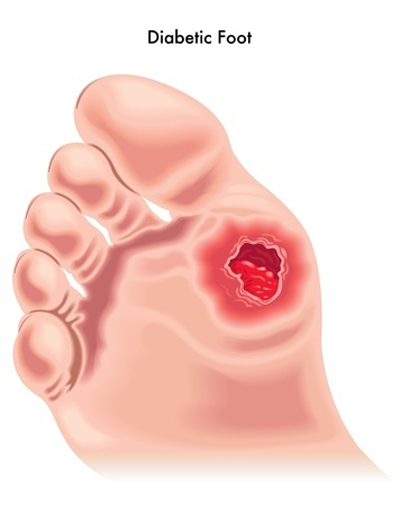
پیشگیری از زخم پای دیابتی
درمان زخم پای دیابتی با پماد صدرصد ارگانیک و طبیعی لیام.
ازون تراپی: ازون در واقع یک داروی فوقالعاده محبوب در اروپا و روسیه است که در طی دو دهه اخیر کشف شده و به دلیل اثرات آن در تقویت سیستم ایمنی و تنظیم آن، تحریک ترمیم بافتهای آسیب دیده و اثر فوقالعاده آن در محدود کردن آسیب ناشی از باز شدن شریان و از سرگرفته شدن جریان خون بکار گرفته شدهاست.
بیمار دچار نوروپاتی با استفاده از کفش مناسب باید از فشار وارد بر پای خود کاسته و فشار را بر تمامی سطح کف پا تعدیل کند.
کالوس باید بوسیله دبریدمان و توسط متخصص حذف شود.
عروق محیطی و راه رفتن بیمار بررسی و نبض پا لمس شده و اندکس مچ پا اندازهگیری شود و در صورت نیاز دارو درمانی یا جراحی انجام شود.
بیمارانی که سابقه زخم پا داشتهاند، باید از نظر عوامل مساعدکننده بررسی شوند.
بیمار از نظر خشکی پوست و عفونت قارچی بررسی شود




